Che cosa significa stenosi?
Il termine “stenosi” deriva dal greco “sténosis” e significa restringimento, si intende la riduzione di un un vaso sanguigno, un orifizio oppure un qualsiasi organo di forma tubolare.
Esistono diversi tipi di stenosi a seconda della parte del corpo che viene interessata:
- stenosi dell’apparato digerente;
- stenosi dell’apparato respiratorio;
- stenosi dell’apparato cardiocircolatorio;
- stenosi dell’apparato urinario;
- stenosi vaginale;
- stenosi del sistema nervoso.
Quella che vogliamo approfondire è la stenosi del sistema nervoso, nello specifico, la stenosi vertebrale.
Quando trattiamo una patologia ci piace partire da lontano per poter contestualizzarla.
Al contrario di quanto ci possa suggerire il termine “stenosi vertebrale” non trattiamo la colonna ma il sistema nervoso. Quest’ultimo è una struttura complessa formata da due elementi: cervello e midollo spinale. Sono zone con alta densità cellulare: la sostanza grigia e quella bianca. Il cervello si trova nella scatola cranica, il midollo invece ha una forma “tubolare” e scorre all interno delle vertebre. E’ deputato alle funzioni di:
- contrarre e rilassare i muscoli;
- avere proiezioni sensoriali come: caldo e freddo, dolore o solletico.
La stenosi vertebrale interessa questa parte del sistema nervoso ed è una condizione patologica causata dalla degenerazione del canale vertebrale che porta ad un restringimento nel passaggio dei nervi. La malattia mette i nervi in compressione compromettendo le comunicazioni tra il cervello e il resto del nostro corpo.
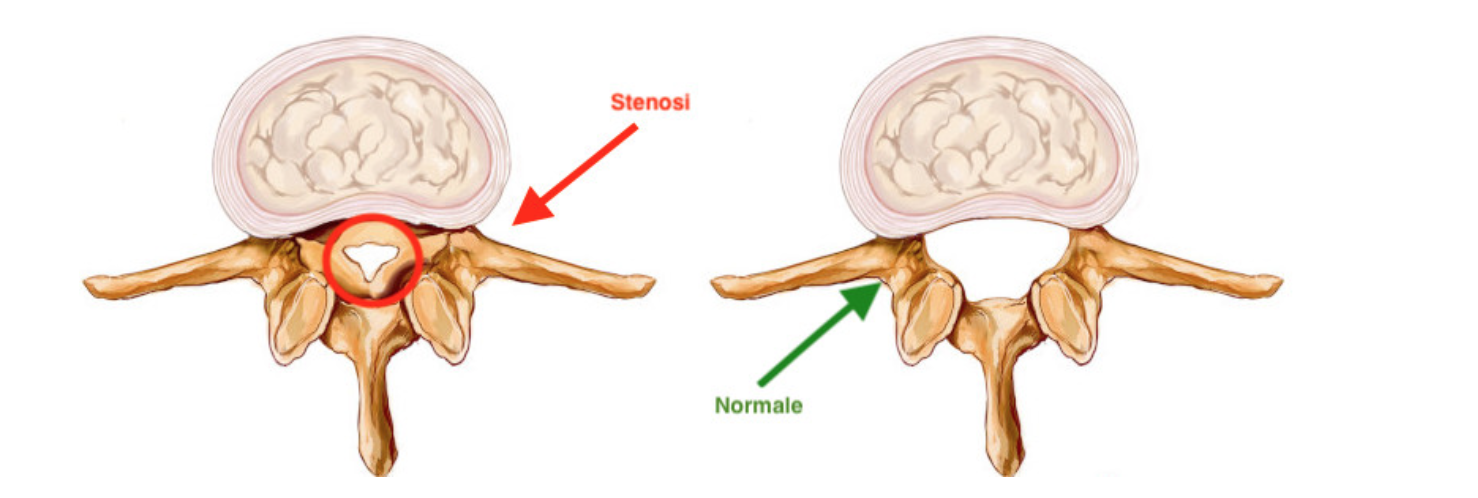
Il fenomeno può verificarsi in uno o più punti della colonna vertebrale, a seconda della zona si possono avvertire sintomi diversi.
- Zona lombare: si avverte forte dolore nello stare in piedi o durante una breve passeggiata, ed il sollievo viene ritrovato solo mettendosi seduti.
- Tratto cervicale: il dolore ha come fulcro il collo arrivando fino alla spalla, la sensazione è di un forte indolenzimento degli arti superiori e un senso di vertigine.
Altri sintomi possono essere:
- astenia muscolare (debolezza, perdita di forza muscolare);
- parestesie degli arti (formicolio, alterazioni sensitive);
- impotenza;
- disfunzioni vescicali e intestinali.
Come si manifesta?
La patologia è di tipo progressivo, i sintomi insorgono lentamente e sono caratterizzati dal dolore. All’inizio, il paziente si adatta ma quando il restringimento diventa più marcato e le strutture nervose non trovano più spazio non è quasi più possibile svolgere le normali attività quotidiane come camminare o chinarsi.
La stenosi ha due forme distinte:
- Quella nell’anziano: va di pari passo alla degenerazione artrosica della colonna e inizia con un’ispessimento dei legamenti e delle faccette articolari. In una certa misura il restringimento e fisiologico ma quando è marcato e si associa all’instabilità della colonna, diventa patologico.
- Quella in età giovanile: va sotto il nome di sindrome del peduncolo corto. Sono soggetti che nascono con un canale più stretto. Attorno ai 40’ anni, quando iniziano le prime degenerazioni artrosiche, lo spazio che di base era stretto lo diventa ancora di più. I sintomi, sono i medesimi che nel soggetto anziano.
Oltre alla tipologia congenita appena menzionata, la steniosi è nella maggioranza dei casi di natura:
- trumatica: avviene dopo eventi come fratture o importanti sollecitazioni alla colonna vertebrale;
- degenerativa: la forma più frequente. Ha il suo inizio con i processi degenerativi dei dischi intervertebrali, delle faccette articolari e dei legamenti provocando la compressione delle radici nervose e l’inizio dei sintomi.
Come si diagnostica?
La diagnosi della patologia si basa sull’anamnesi della storia clinica del paziente e la risonanza che, permette di valutare il grado di stenosi e il luogo dove va ad incidere. Fondamentale, anche l RX che analizza le possibili instabilità della colonna e la presenza di deformità. Da non dimenticare la TAC, per la definizione della situazione ossea e l’elettromiografia per escludere altre patologie.
Come si cura?
Solo nei casi più gravi la medicina prende in considerazione l’intervento chirurgico. Nella maggioranza, si tendono a preferire le terapie conservative. La più comune è la terapia farmacologica a base di antidolorifici, che è bene assumere sotto stretto controllo medico per evitare gli effetti collaterali.
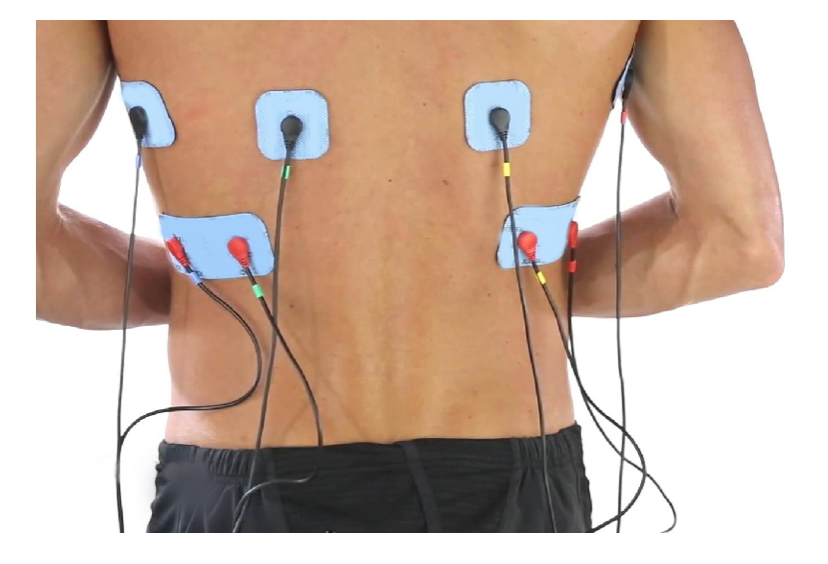
Esistono anche altre terapie che possono affiancare quelle farmacologiche, la prima è l’esercizio fisico mirato al rinforzo muscolare e lo stretching. La seconda, è l’utilizzo costante di ultrasuoni ed elettrostimolazione: queste tecnologie mirano a rinforzare i muscoli, disinfiammare e incrementare il flusso sanguigno verso il midollo e i nervi spinali.
Sanotech propone tutto questo in un’unica soluzione con real med personal care.

La nostra magnetoterapia (CEMP) sfrutta i campi magnetici anche la notte attraverso un topper per una diffusione uniforme lungo tutta la schiena. A questo, viene affiancata l’ E.M.S. Acronimo di Electro Muscle Stimulation (elettrostimolazione muscolare), un tipo di supporto che affianca all’avanzamento nella ricerca le conoscenze nell’ambito della fisiologia e permette il rafforzamento muscolare nella parte in cui viene applicata.